Il fegato è un organo che funge da filtro nella purificazione del sangue dalle tossine ed è coinvolto nella regolazione del metabolismo. Un lungo corso di processi infiammatori in un organo di varie eziologie spesso porta allo sviluppo di cambiamenti distruttivi nelle strutture cellulari. Come risultato di questi cambiamenti patologici, ci sono segni di cirrosi epatica che, progredendo, porta spesso alla morte.
Contenuto materiale:
Cos'è la cirrosi epatica
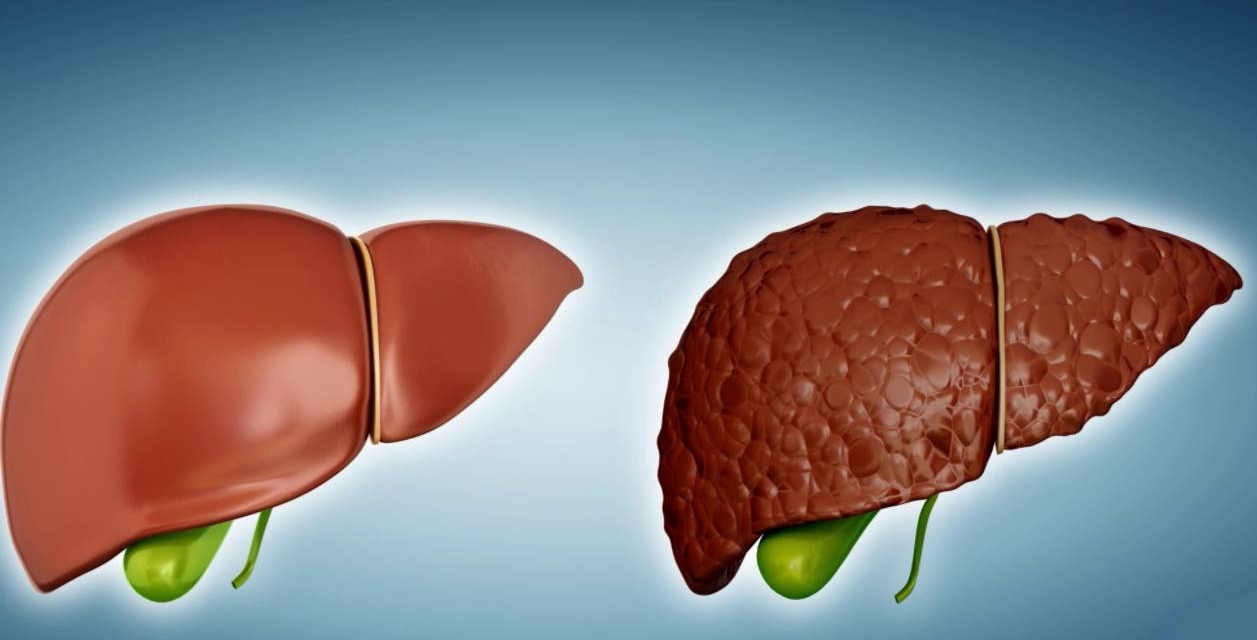
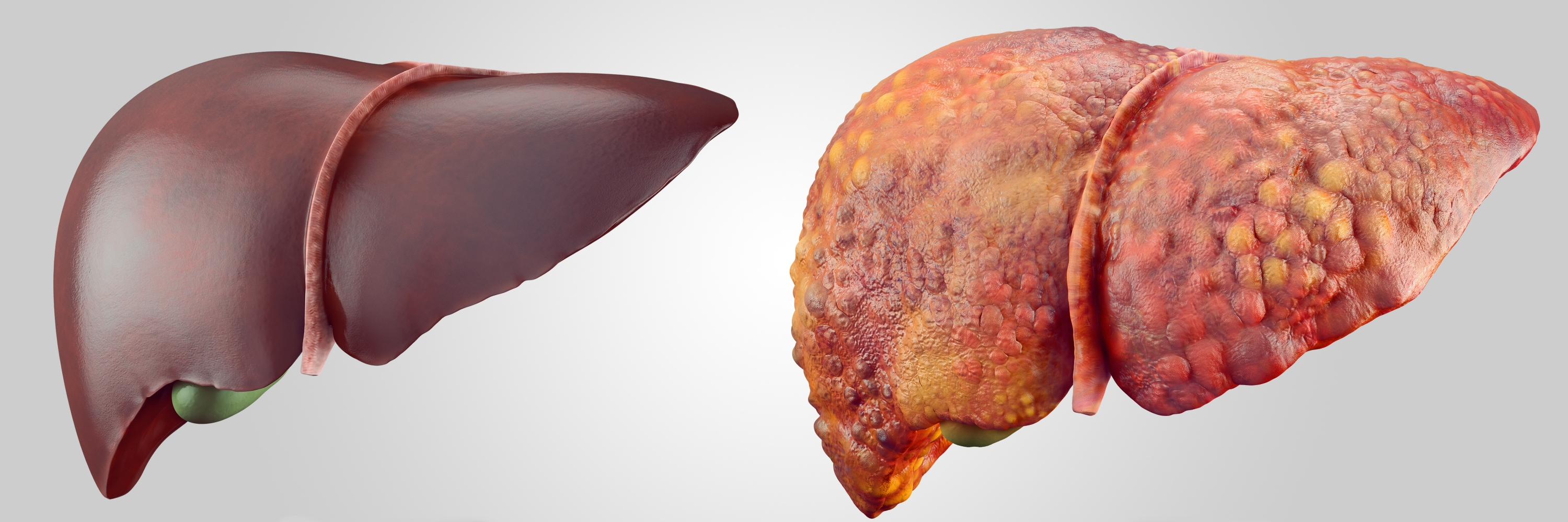
Con la cirrosi epatica, il parenchima degli organi soffre, cioè la sua struttura cellulare viene distrutta. Questo processo patologico porta a una violazione del flusso sanguigno nel sistema vascolare del fegato e alla funzione della secrezione biliare.
La progressione della malattia cambia significativamente la struttura anatomica dell'organo. Il tessuto fibroso appare in esso sotto forma di nodi di varie dimensioni. Come risultato di questi processi, il fegato acquisisce la tuberosità, diventa denso e perde la capacità di svolgere la sua funzione principale. Di norma, la cirrosi è una variante complicata di un lungo processo infiammatorio o una conseguenza del danno d'organo causato da un'infezione virale.
Fasi della malattia, classificazione
Con la cirrosi, i cambiamenti strutturali nell'organo si sviluppano gradualmente, passando da uno stadio all'altro con un aumento dei sintomi clinici.
A seconda della gravità delle manifestazioni esterne e interne della malattia, si distinguono le seguenti fasi del processo:
- Fase 1 (compensazione). Il processo si presenta sotto forma di fenomeni infiammatori-necrotici nel fegato. Sono rilevati solo con metodi di esame di laboratorio o strumentali. Durante questo periodo, vengono osservati test epatici alterati nella direzione di aumento, si osservano cambiamenti nella struttura del fegato mediante ultrasuoni. Le manifestazioni esterne della malattia sono insignificanti, poiché le cellule del fegato sane assumono le funzioni delle strutture danneggiate, lavorando in modo potenziato. La fatica e il malessere periodici raramente portano i pazienti dal medico.
- Fase 2 (sottocompensazione). Il processo patologico progredisce, manifestando non solo cambiamenti interni, ma anche esterni. Appare una clinica più pronunciata, caratteristica del decorso del processo infiammatorio, nonché un sintomo specifico nella patologia epatica. Questo è prurito della pelle con la comparsa del giallo del tegumento esterno e della sclera degli occhi. In questa fase della malattia, le strutture cellulari danneggiate del fegato vengono sostituite dal tessuto connettivo, che cresce su un'area significativa dell'organo. Il processo irreversibile di distruzione del fegato continua.
- Fase 3 (scompenso). La sintomatologia della manifestazione della malattia sta crescendo. Nella maggior parte dei casi, la presenza di varie complicanze è caratteristica. Esiste un grande pericolo di degenerazione della cirrosi epatica in oncologia. Le condizioni del paziente in questa fase dello sviluppo della malattia sono caratterizzate da gravi, che spesso portano alla morte.
- Fase 4 (terminale). Il paziente cade in coma. Cambiamenti significativi nel sangue. Il fegato sta quasi perdendo la sua funzione. L'aumento dell'avvelenamento tossico da scorie provoca un malfunzionamento nel lavoro di tutti i sistemi del corpo. Di norma, un paziente muore senza lasciare un coma.
I primi segni di cirrosi che si sono manifestati in un paziente progrediranno se non viene fornita assistenza nel trattamento della malattia. La terapia del processo patologico può inibire la sua transizione alla fase successiva di sviluppo.
Non esiste una classificazione unificata dei tipi di cirrosi epatica, quindi questa malattia è considerata in diversi modi.
In pratica, prestano spesso attenzione all'eziologia, evidenziando i seguenti tipi:
- virale - causato da virus dell'epatite B, C, D;
- alcol;
- autoimmune;
- colestatica;
- epatotossici;
- derivante da disturbi metabolici di natura genetica.
C'è una divisione clinica. Questo è:
- portale;
- Postnecrotic;
- biliare;
- misto.
Secondo il grado di compensazione:
- stadio compensato;
- fase scompensata.
Per attività:
- fase inattiva;
- fase attiva.
Ragioni per lo sviluppo
Le cause della cirrosi possono essere molto diverse.
Le cause più comuni dello sviluppo di questa patologia, che vengono diagnosticate nell'80% dei casi, sono:
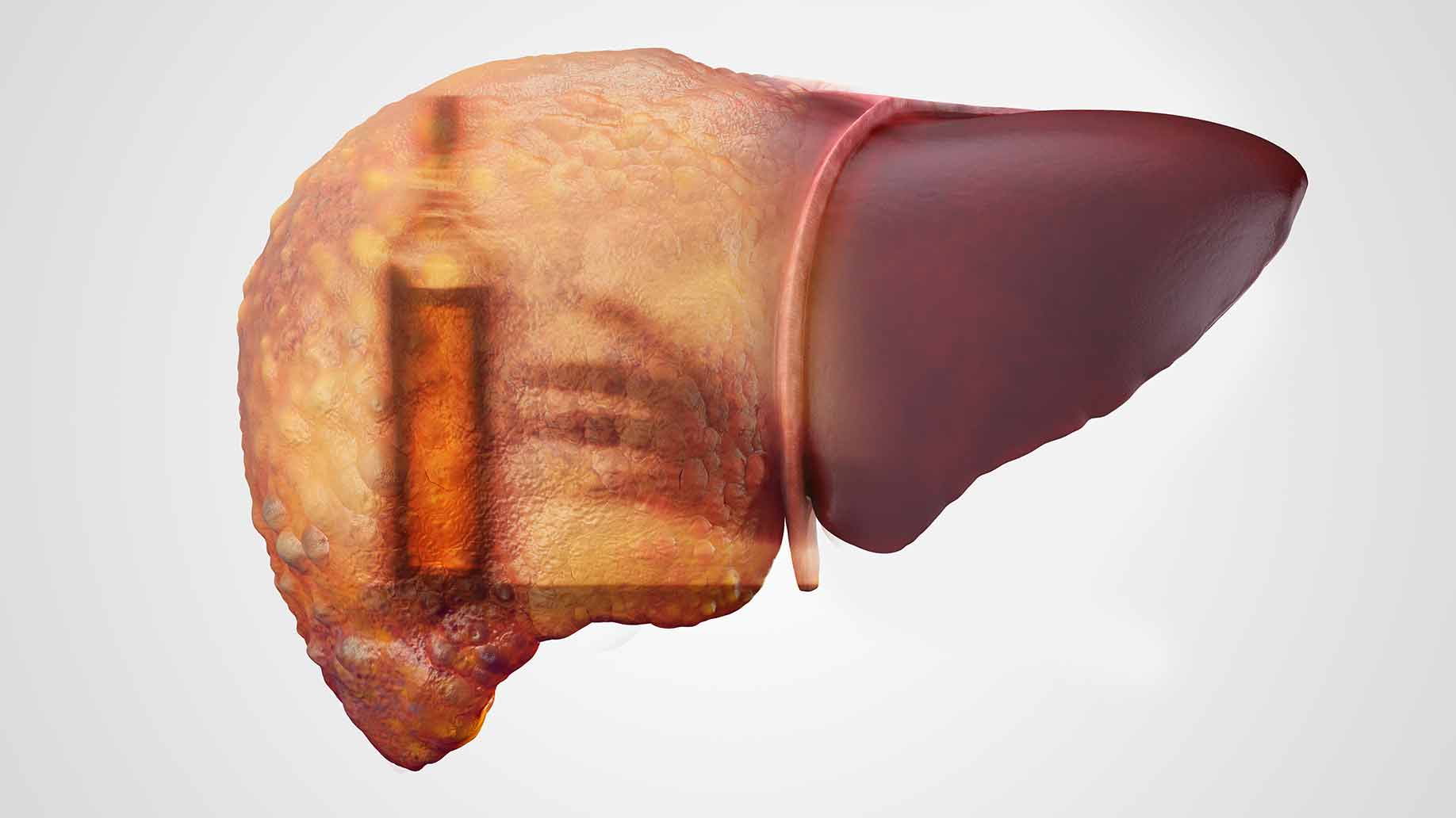
- alcolismo cronico;
- epatite virale B, C, D.
Inoltre, i fattori che provocano lo sviluppo della malattia possono essere:
- patologia dal tratto biliare sotto forma di processi infiammatori o presenza di calcoli, accompagnata da una violazione del deflusso della bile;
- intossicazione cronica da droghe o sostanze chimiche, che ha un effetto dannoso sull'organo;
- veleni di origine vegetale, il cui risultato è la distrofia acuta, accompagnata da necrosi del tessuto epatico;
- patologia cardiovascolare cronica a lungo termine, accompagnata da congestione venosa;
- violazione dei processi metabolici nel corpo di natura endocrina, provocando la degenerazione grassa del fegato;
- lo sviluppo della cirrosi biliare primaria senza cause speciali nelle donne in menopausa;
- l'insorgenza di complicanze dopo un intervento chirurgico di bypass gastrointestinale.
Non è sempre possibile identificare un'unica causa dello sviluppo della malattia. A volte la patologia è provocata da un complesso di fattori.
I primi segni di cirrosi negli uomini
La malattia del fegato maschile è spesso il risultato dell'abuso di alcol. L'inserimento sistematico di alcol nel corpo maschile nasconde le manifestazioni iniziali della patologia, che non sono specifiche.
Con la cirrosi epatica, i sintomi negli uomini nelle prime fasi dello sviluppo possono manifestarsi nel seguente quadro clinico:
- ridotta capacità di lavorare, malessere e affaticamento;
- la comparsa di maggiore irritabilità, sbalzi d'umore rapidi, scarso sonno;
- diminuzione dell'appetito e peso corporeo;
- fenomeni dispeptici dal tratto gastrointestinale;
- pesantezza, dolore e disagio nell'ipocondrio destro;
- aumento periodico della temperatura a cifre subfebriliche.
Spesso gli uomini che abusano di alcol non prestano molta attenzione a questi sintomi della manifestazione iniziale della malattia, spiegando l'indisposizione dei sintomi di astinenza. Senza misure terapeutiche e sullo sfondo del continuo abuso di bevande alcoliche, la cirrosi alcolica progredisce, passando alla fase successiva del suo sviluppo.
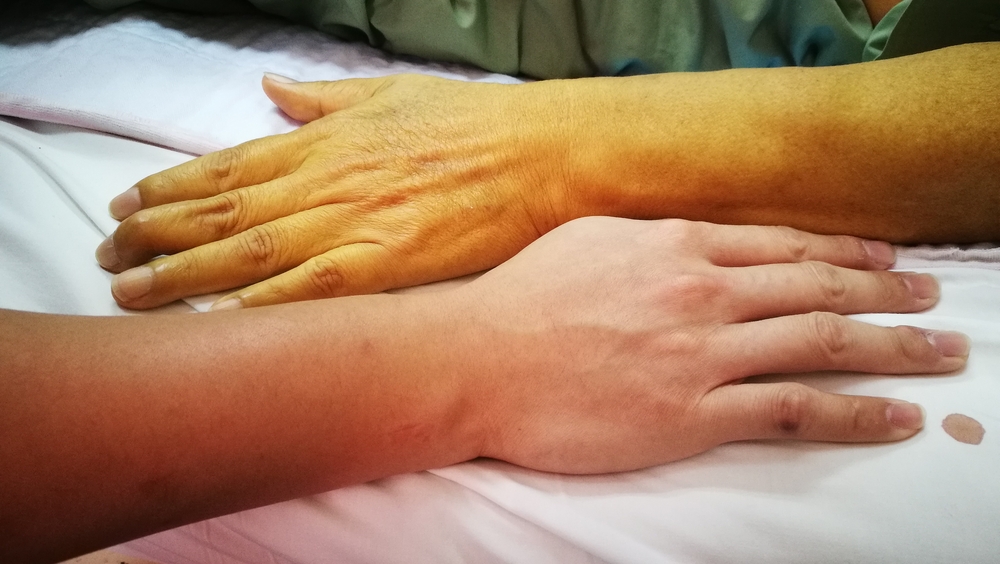
Le manifestazioni cliniche diventano più pronunciate e specifiche. La comparsa di ittero della pelle e della sclera, oscuramento delle urine e scolorimento delle feci, la presenza di ascite non sollevano più dubbi sullo sviluppo della cirrosi negli uomini.
Se l'abuso di alcool non si ferma, la malattia progredisce molto più velocemente, poiché compaiono gravi violazioni nel funzionamento di vari sistemi corporei. Di conseguenza, si verifica lo stadio terminale della cirrosi, che termina in un esito fatale.
Sintomi della malattia nelle donne
A differenza degli uomini, nelle donne il processo patologico nel fegato si sviluppa molto meno frequentemente. Ciò può essere spiegato dalla peculiarità del corpo femminile, dal suo background ormonale e dai malfunzionamenti che si verificano in menopausa. In età riproduttiva, l'uso frequente e prolungato di contraccettivi ormonali può avere un effetto tossico sul fegato.
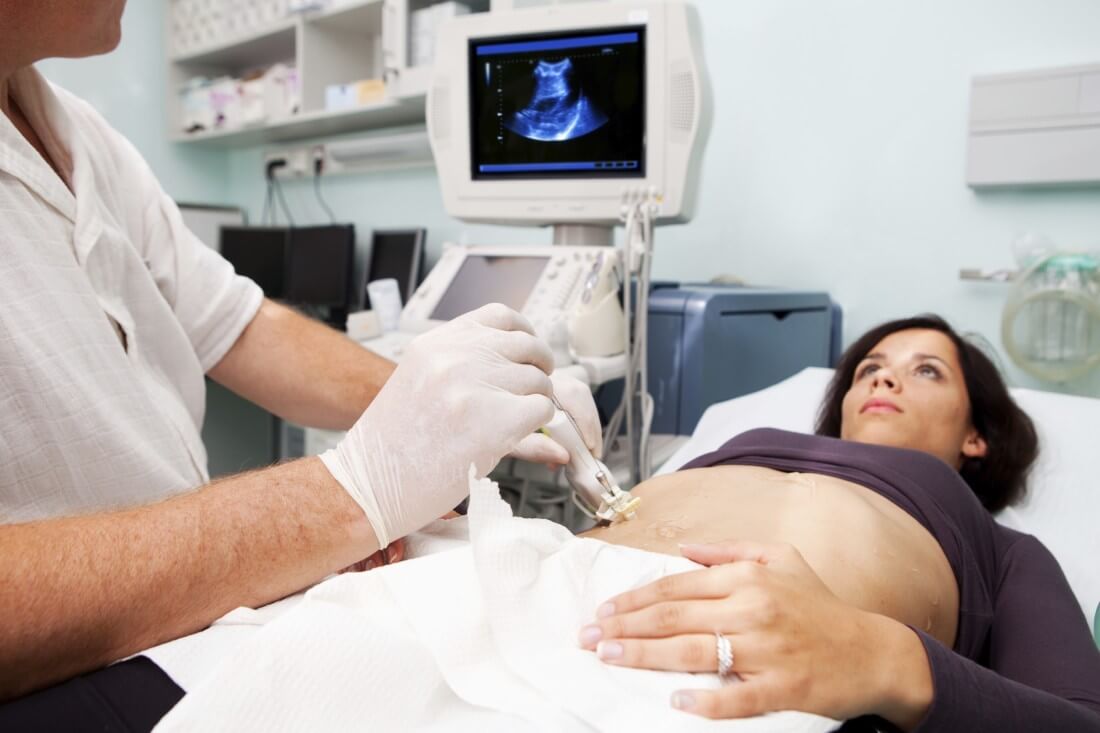
Come negli uomini, i primi segni del processo patologico nelle donne non sono specifici. Piccole deviazioni nella sfera emotiva e l'assenza di problemi di salute non destano molta preoccupazione. Pertanto, i segni iniziali della cirrosi epatica vengono spesso rilevati per caso quando si esaminano gli organi addominali con l'ecografia e negli esami di laboratorio.
Con una raccolta più accurata dell'anamnesi nelle donne, si notano i seguenti sintomi:
- stanchezza;
- irritabilità accompagnata da disturbi del sonno;
- diminuzione dell'appetito;
- perdita di peso;
- la debolezza;
- gonfiore;
- dolore e pesantezza nella regione epigastrica.
Alla palpazione dell'addome, è possibile rilevare un ingrossamento del fegato situato lungo il bordo dell'arco costale.
Se in una fase precoce la cirrosi epatica nelle donne non viene diagnosticata, la malattia progredisce, entrando nella fase successiva di sviluppo con manifestazioni cliniche già espresse di patologia, che includono:
- lo sviluppo dell'epatosplenomegalia, cioè un aumento del fegato e della milza;
- la comparsa di una rete vascolare sul corpo sotto forma di "stelle" e arrossamento sulla superficie interna dei palmi;
- colorazione itterica della pelle e della sclera, che dapprima ha un carattere periodico, quindi permanente;
- gravità e dolore costanti nella metà destra dell'addome;
- ascite o sudorazione del fluido nella cavità addominale;
- espansione delle vene della parete addominale anteriore e dell'esofago;
- l'aspetto di uterino o sangue dal naso.
Il corso della cirrosi può essere lungo e il trattamento attivo supporta lo stadio della compensazione, limitando l'ulteriore sviluppo della malattia. Ma se una donna inizia ad apparire edema, si sviluppa l'ascite, si nota un aumento della temperatura o sanguinamento, questo è un sintomo prognostico sfavorevole che indica che la malattia sta progredendo.
Importante! La comparsa di piccole deviazioni sotto forma di aumento della fatica, dolore periodico nell'ipocondrio destro, specialmente dopo aver mangiato cibi grassi o fritti, richiede un esame obbligatorio per escludere lo sviluppo della cirrosi.
diagnostica
La diagnosi di cirrosi, soprattutto nelle prime fasi del suo sviluppo, svolge un ruolo molto importante. Il valore principale nella diagnosi della malattia appartiene a metodi di ricerca oggettivi, di laboratorio e strumentali.
La raccolta di anamnesi e dati oggettivi consentono di determinare il tempo di comparsa di disturbi della salute, di valutare le dimensioni e la densità del fegato durante la palpazione, la presenza di "stelle" vascolari, edema e ascite.
La diagnosi è confermata dai seguenti studi:
- sangue per un'analisi generale;
- feci e urina per un'analisi generale;
- analisi del sangue biochimica;
- sangue per protrombina;
- Ultrasuoni del fegato;
- dopplerometria dei vasi del fegato;
- biopsia epatica;
- MR.
Un esame completo, in particolare con la diagnosi precoce della malattia, determinerà lo stadio della malattia e prescriverà un buon trattamento.
Trattamento e prevenzione della cirrosi
Non esistono agenti radicali che potrebbero fermare la distruzione anatomica della struttura cellulare del fegato. La terapia del processo patologico comprende un trattamento sintomatico a seconda dello stadio della malattia e della gravità delle manifestazioni cliniche.
È progettato per rallentare l'ulteriore sviluppo della malattia e fermare i sintomi negativi.
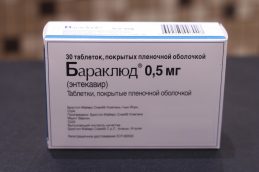
Con la cirrosi epatica di eziologia virale, sono indicati i seguenti farmaci:
- Interferone alfa (solo per cirrosi virale C e D in fase di compensazione);
- Baraklyud;
- farmaci metabolici;
- Acido ursodesossicolico - se ci sono controindicazioni per la terapia antivirale (l'UDCA dà un effetto antinfiammatorio e stabilizzatore di membrana positivo).
Inoltre mostrato:
- trattamento sintomatico per fermare l'intossicazione del corpo;
- limitazione dell'attività fisica;
- dieta.
Il medico apporta modifiche alla prescrizione di farmaci in base alla causa dello sviluppo della cirrosi e allo stadio di sviluppo della patologia. L'attuazione di tutte le raccomandazioni di uno specialista migliorerà il funzionamento del fegato e allevia i sintomi di intossicazione.
Lo sviluppo di una malattia così grave che causa grandi problemi di salute richiede un'attenta attenzione sia per gli uomini che per le donne nei loro corpi. Poiché la causa dello sviluppo della cirrosi nella stragrande maggioranza sono i virus e l'intossicazione da alcol, la prevenzione dovrebbe essere finalizzata all'eliminazione di questi fattori provocatori.
Se c'è una malattia epatica cronica, è obbligatorio il suo trattamento tempestivo e la supervisione medica di uno specialista.
Aspettativa di vita con malattia
L'aspettativa di vita nella cirrosi dipende da molti fattori. Poiché la distruzione del fegato con questa malattia è irreversibile, una diagnosi precoce e un trattamento di alta qualità nel rispetto di una dieta rigorosa possono rallentare il processo per lungo tempo. Allo stesso tempo, la prognosi per la vita diventa relativamente favorevole.
Di grande importanza è lo stadio di sviluppo della malattia e le caratteristiche individuali del corpo del paziente. Nelle donne, il processo negativo dovuto all'alcolismo cronico è più maligno rispetto agli uomini, dando un tasso di mortalità più elevato.
La diversa gravità del processo implica la seguente aspettativa di vita:
- fase di compensazione - più di 7 anni;
- sottocompensazione - circa 5 anni;
- scompenso: solo il 10-40% dei pazienti sopravvive a 3 anni.
Spesso i pazienti muoiono per complicazioni della malattia. La conseguenza più formidabile e il dare fino al 40% di mortalità sta sanguinando dalle vene dilatate dell'esofago e del tratto gastrointestinale.
Solo il 25% dei pazienti con ascite vive per circa 3 anni. La maggior parte dei pazienti muore prima di questo momento.I pazienti con encefalopatia epatica vivono ancora meno. Muoiono entro un anno.
In ogni caso, la prognosi per la vita con cirrosi è scarsa.
prevenzione
Per evitare lo sviluppo di una grave patologia epatica progressiva, è necessario osservare le seguenti regole di prevenzione:
- regolari esami profilattici con esame ecografico della cavità addominale;
- restrizione nell'uso di bevande alcoliche;
- trattamento tempestivo e di alta qualità delle malattie del fegato e delle vie biliari;
- in presenza di epatite virale, svolgimento di cicli obbligatori di trattamento con conferma da un'analisi di laboratorio di dinamica positiva;
- osservazione del dispensario con monitoraggio sistematico del medico sullo stato del fegato;
- attività fisica ottimale;
- corretta alimentazione equilibrata.
Seguire queste semplici regole di prevenzione aiuterà a prevenire lo sviluppo di una malattia che ha una prognosi sfavorevole per la vita.