Questa malattia si chiama "killer silenzioso" per la mancanza di segni caratteristici e un alto rischio di complicanze. L'epatite cronica C è la più difficile da trattare: la terapia moderna, grazie agli agenti antivirali ad azione diretta, spesso salva la vita del paziente o la prolunga in modo significativo.
Contenuto materiale:
- 1 Cos'è l'epatite C, una caratteristica generale
- 2 Forme e fasi del virus
- 3 Come viene trasmessa la malattia?
- 4 I primi segni negli uomini e nelle donne
- 5 Sintomi di epatite C
- 6 Misure diagnostiche
- 7 Come trattare l'epatite C
- 8 Dieta terapeutica
- 9 Previsioni di quanto vivi con la malattia
- 10 Misure preventive
Cos'è l'epatite C, una caratteristica generale
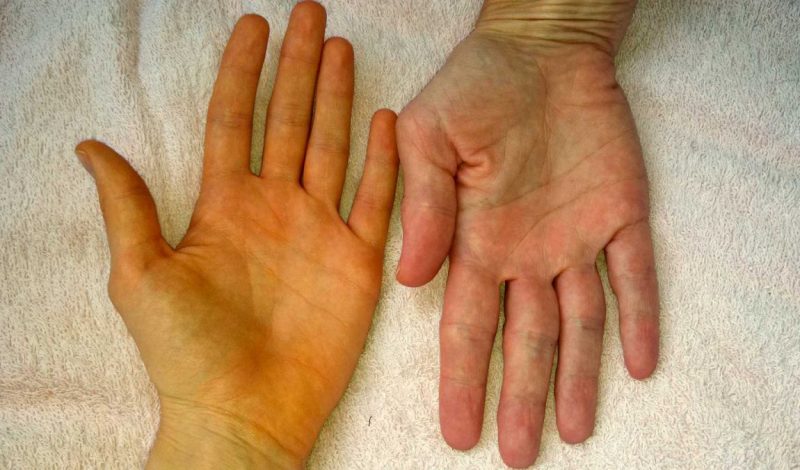
Questo è un killer "silenzioso" o "affettuoso". Questo è quello che dicono dell'epatite C, implicando un decorso asintomatico, un alto rischio di sviluppare cirrosi e cancro epatocellulare. È difficile riconoscere che tipo di malattia ha questa persona nelle prime fasi dell'infezione. Ma se conosci i sintomi, scegli l'opzione di trattamento più efficace, puoi ridurre al minimo gli effetti negativi sulla salute.
I sintomi dell'epatite C possono inizialmente assomigliare all'influenza. Il portatore di virus non sospetta che sia infetto, ma già diffonde l'infezione e costituisce un pericolo per gli altri.
Il periodo di incubazione varia da 14 giorni a sei mesi, sostanzialmente dura circa 8 settimane.
I virus penetrano negli epatociti sani (cellule epatiche), li "riprogrammano" per riprodurre il loro acido ribonucleico (RNA). I globuli bianchi del sistema immunitario attaccano gli epatociti infetti e li distruggono insieme agli "invasori". Con la morte di massa delle cellule del fegato, il tessuto normale degli organi viene sostituito dal tessuto connettivo.
Forme e fasi del virus
L'agente causale della malattia è una forma speciale di materiale genetico e proteine. I virus non hanno una struttura cellulare; si moltiplicano solo nelle cellule dell'organismo ospite.Per distinguere i patogeni dell'epatite C da quelli precedentemente scoperti A e B, sono designati dalle prime lettere del nome latino o russo - HCV, HCV.
Tipi di virus
La scienza conosce 11 genotipi di HCV che causano l'epatite infettiva. Le proteine nella composizione dell'involucro e delle catene dei virus dell'RNA hanno una struttura simile. Le differenze tra genotipi e sierotipi del patogeno sono dovute alla disparità della sequenza nucleotidica che codifica per i tratti ereditari. L'HCV 1–4 si trova principalmente in Russia e in Europa.
Forme e fasi
Il periodo di incubazione, l'assenza di segni della presenza del virus dell'epatite C nel corpo - questa è la fase preclinica. Quindi è possibile sviluppare un'infiammazione acuta del fegato. Circa 6 mesi dopo, si sviluppa l'epatite cronica. I sintomi iniziali sono lievi, appena percettibili per il paziente. C'è pesantezza e dolore sordo in alto a destra, si sentono debolezza, amarezza in bocca e nausea.
In futuro, i sintomi aumentano. Compaiono edema, neuropatia, encefalopatia epatica. L'assenza di trattamento porta allo sviluppo della cirrosi epatica nel 20% delle persone infette.
Una forma speciale è l'epatite fulminante
I sintomi aumentano alla velocità della luce - entro 10 giorni dal momento in cui si verificano. Il primo stadio è caratterizzato da disturbi del sonno, aumento dell'ansia, un forte cambiamento dell'umore. Nel secondo stadio dell'insufficienza epatica si notano agitazione psicomotoria, giallo degli occhi e della pelle. Al terzo stadio, un coma si sviluppa con la conservazione di riflessi incondizionati. È seguito da un quarto - un coma con un alto rischio di morte.
Come viene trasmessa la malattia?
Il pericolo principale è il sangue del portatore di HCV o del paziente. I patogeni dell'epatite C possono penetrare in altri fluidi corporei. Questo accade con un'alta carica virale. In questo caso, l'infezione è possibile se la saliva o il sudore infetti da HCV entrano nella pelle di una persona sana. Ma tali situazioni nella pratica medica sono rare.
Come viene trasmessa l'epatite C:
- con sangue trasfuso;
- quando si eseguono iniezioni;
- attraverso strumenti medici non sterilizzati;
- quando si utilizzano dispositivi per piercing non trattati, tatuaggi;
- con un esame ginecologico o procedure dentali;
- quando si utilizza un paziente o un portatore di rasoio contaminato;
- al feto nell'utero - da una madre infetta;
- neonato: durante il parto;
- con sesso non protetto.
Fino al 1990, l'HCV era sconosciuto. I prodotti sanguigni non sono stati testati per questo virus. E in quegli anni, ci sono stati molti più casi di epatite C dopo trasfusione di adesso.
I primi segni negli uomini e nelle donne
Gli uomini hanno maggiori probabilità di tollerare l'epatite C, poiché spesso combinano alcol e fumo. Le cattive abitudini peggiorano le condizioni del fegato, il corpo perde la sua capacità di auto-riparazione. La comparsa di sintomi non specifici (aumento della fatica, secchezza delle fauci) non è di solito allarmante.
Più tardi, il quadro dell'epatite C è integrato da epistassi, una sensazione di pesantezza nell'ipocondrio destro, dolore sordo al fegato. Un uomo si lamenta di perdita di appetito, nausea e vomito, prurito della pelle. Compaiono i sintomi caratteristici dell'epatite: oscuramento e formazione di schiuma nelle urine, ascite (accumulo di liquidi e aumento delle dimensioni dell'addome). L'attrazione sessuale è assente a causa di uno squilibrio ormonale.
Una donna con epatite C avverte debolezza e affaticamento inspiegabili, anche con piccoli carichi. Dopo aver riposato, il paziente si sente ancora sopraffatto. La sonnolenza supera di giorno e l'insonnia tormenta di notte. Le mestruazioni diventano più lunghe rispetto a prima dell'infezione da HCV.
Se una donna non sa di essere malata di epatite, prende dolori articolari per i segni di artrite e considera un aumento della temperatura una manifestazione di ARVI. I sintomi dell'epatite C cronica possono includere dolore addominale, flatulenza, alterazioni delle feci.
L'HCV nel corpo di un bambino si sviluppa lentamente.Il periodo di incubazione varia da 2 settimane a 5 mesi, con una media di 8 settimane. Dopo l'infezione, i segni esterni possono essere assenti, sebbene il bambino sia malato. Spesso i sintomi assomigliano all'influenza. L'ittero appare solo nel 20% dei casi.
Sintomi di epatite C
Con una forma lieve della malattia, l'intossicazione è debole. I sintomi caratteristici dell'epatite C (C) possono essere assenti per lungo tempo, sebbene il processo infettivo e infiammatorio nel fegato sia attivo. Appare debolezza generale, pesantezza alla testa, la condizione peggiora di sera. L'appetito è cattivo.
Segni di epatite C:
- fegato e milza ingrossati;
- "ragni" vascolari sulla pelle;
- urina scurita;
- uno sgabello alleggerito;
- di giallo;
- prurito della pelle;
- dispepsia.
La sindrome di ittero in una forma tipica della malattia persiste per 3 settimane. L'epatite atipica C si manifesta senza ittero.
L'intossicazione sta aumentando gradualmente. Il parenchima epatico perde lentamente la sua capacità di svolgere funzioni, poiché il tessuto normale viene sostituito da fibroso. Si sviluppa emorragia (aumento del sanguinamento dei vasi sanguigni), la sindrome del dolore si intensifica. Ci sono accumuli di liquidi, gonfiore.
Misure diagnostiche
L'esame clinico e di laboratorio prima della prescrizione dei farmaci semplifica la scelta della terapia più efficace. Anticorpi specifici per gli antigeni dell'HCV possono essere determinati usando un saggio di immunosorbente enzimatico 4-8 settimane dopo l'infezione. I marker del processo infettivo e infiammatorio sono le immunoglobuline IgG e IgM. Rilevare gli anticorpi è solo il primo passo.
Uno studio sulla PCR può dare un risultato negativo, il che significa che le nuove particelle virali non vengono riprodotte dalle cellule del corpo.
La diagnosi è confermata dai risultati di un esame clinico e di laboratorio:
- aumento del contenuto di bilirubina del pigmento biliare;
- aumento della concentrazione di enzimi epatici, fosfatasi alcalina;
- rilevazione dell'RNA del virus nel sangue usando il metodo PCR;
- ingrossamento del fegato (determinato dall'ecografia della cavità addominale).
Viene prelevato un campione di tessuto epatico per valutare i cambiamenti infiammatori nell'epatite cronica. La procedura si chiama biopsia della puntura.
Come trattare l'epatite C
In precedenza, veniva utilizzata l'immunoterapia standard - Peginterferon-alpha (Pegasis) + Ribaverin. L'efficacia della tecnica era bassa, superando raramente il 50%. Il primo rimedio attiva la sintesi di enzimi nel corpo del paziente che impedisce la riproduzione del materiale genetico dei virus. Ribaverina migliora questa azione. La durata della terapia standard è di 12 mesi. Molto spesso si verificano effetti collaterali gravi.
L'autotrattamento dell'epatite C (C) con l'aiuto di rimedi popolari non è solo inutile, ma può anche danneggiare seriamente il fegato.
Il trattamento dell'epatite infettiva ha subito cambiamenti significativi a causa della creazione di nuovi agenti antivirali ad azione diretta. I farmaci di questo gruppo inibiscono gli enzimi (proteasi) coinvolti nella sintesi delle proteine virali. Il processo di riproduzione è disturbato, non c'è aumento dei virioni nel fegato.
Nomi di farmaci basati su inibitori della proteasi virale: Daclatasvir, Sofosbuvir, Ledipasvir. Applicare nuovi farmaci per 3-6 mesi. L'interferone non viene utilizzato o è prescritto come parte della terapia complessa. Per ridurre l'infiammazione del fegato sarà necessario un trattamento epatoprotettivo. Assegnare al paziente Essential N, Karsil, preparati enzimatici con pancreatina e acidi biliari.
L'efficacia della moderna terapia antivirale per l'epatite C acuta è superiore al 95%, il trattamento combinato - fino al 99%.
Un ostacolo all'uso di nuovi farmaci può servire:
- intolleranza ai farmaci antivirali a disposizione dei medici;
- l'assenza di un effetto positivo dell'uso di questo gruppo di farmaci;
- la presenza di controindicazioni in un particolare paziente;
- alto costo.
La difficoltà non sta tanto nel modo di trattare l'epatite, ma nel problema di sbarazzarsi di un'infezione che è già penetrata nelle cellule del fegato.I virus si adattano rapidamente, non rispondono all'uso di farmaci esistenti. L'uso anche dei farmaci più recenti e costosi non è sempre efficace.
Dieta terapeutica
La lotta alle infezioni virali è combinata con il trattamento dell'infiammazione del fegato e la prolungata aderenza alla dieta n. 5. La tabella 5A nel periodo acuto della malattia è considerata la più parsimoniosa.
Le regole di base della dieta per l'epatite C:
- La quantità di proteine di carboidrati secondo la norma di età.
- Esclusione di alimenti con fibre grossolane.
- Divieto di alcol.
- Sali - non più di 10 g / giorno.
- Limitazione del grasso
Carni grasse, pollame e pesce, brodi di questi prodotti e grassi non devono essere consumati. La stessa regola si applica a legumi, ravanelli e ravanelli, aglio, cipolle, frutta e verdura acide. È necessario rimuovere i latticini ricchi di grassi, la margarina dalla dieta. Sottaceti, marinate, carni affumicate e cibi in scatola sono vietati.
Dovrebbero essere utilizzati due metodi di cottura degli alimenti: bollitura e cottura a vapore. La frittura e lo stufato sono esclusi. Il cibo deve essere assunto 5 volte al giorno in piccole porzioni.
Previsioni di quanto vivi con la malattia
Nella forma acuta dell'epatite C, lo smaltimento spontaneo del corpo dall'HCV è possibile senza trattamento e senza danni al fegato. Un forte sistema immunitario sopprime l'epatite C. Durante i primi mesi dopo l'infezione da HCV, con un inizio precoce della terapia, la probabilità di guarigione è quasi del 100%.
Quanto vivono con la malattia dipende dalla sua forma, dal momento di inizio della terapia e dalla presenza di complicanze.
La patologia può progredire rapidamente. L'epatite fulminante si sviluppa alla velocità della luce, le funzioni del fegato e dell'intero corpo sono interrotte. Insufficienza epatica in rapido aumento. Il risultato nella maggior parte dei casi è fatale. È richiesto un trapianto di fegato.
Se l'HCV circola nel sangue di una persona infetta per più di 6 mesi, la malattia ha un decorso cronico. Il trattamento può essere effettuato in regime ambulatoriale. La terapia è considerata efficace in assenza di cirrosi, un livello normale di enzimi epatici e un'analisi PCR negativa 12 mesi dopo la fine del corso.
HCV 2, 3a e 3b sono relativamente ben trattati. La durata della terapia farmacologica è di 2 anni. Il virus 1 dell'epatite C e i suoi sottotipi 1a e 1b sono altamente adattabili ai farmaci. Il 50% degli adulti infetti e fino al 60% dei bambini guarisce.
Se la fibrosi progredisce, le aree del parenchima epatico vengono sostituite dal tessuto connettivo. La cirrosi è una lesione irreversibile dell'intero organo. Questa complicazione si sviluppa nel 10-20% dei pazienti con epatite C 20-30 anni dopo l'infezione in assenza di una terapia specifica. Se il paziente ha una dipendenza alcolica, si separa dalla cirrosi circa 10-15 anni.
Le aree fibrose già esistenti nel fegato non vengono ripristinate al normale parenchima. Tuttavia, nelle prime fasi della malattia, la funzionalità epatica può essere mantenuta attraverso un trattamento e una dieta adeguati.
Misure preventive
Non è stato ancora creato un vaccino che prevenga l'infezione da HCV. È importante evitare qualsiasi contatto con il sangue di altre persone. Se una persona è infetta, anche altri liquidi biologici (saliva, sudore, sperma) sono pericolosi.
La protezione, per lo più indiretta, fornisce un'attenta igiene personale, disinfezione della pelle e delle mucose. È necessario trattare con antisettici anche piccoli graffi.
Il virus dell'epatite C potrebbe non rilevare la sua presenza nel corpo per lungo tempo. I primi sintomi della malattia assomigliano spesso a raffreddore o influenza. È necessario prestare attenzione alla combinazione di questi segni con oscuramento delle urine, alleggerimento delle feci, pesantezza e dolore sordo nell'ipocondrio destro.
Un istituto medico dovrebbe donare il sangue per determinare gli anticorpi e, se necessario, sottoporsi a un esame completo per identificare il genotipo del virus dell'epatite.La terapia farmacologica tempestiva prescritta può inibire i cambiamenti patologici, ridurre il rischio di cirrosi e aumentare l'aspettativa di vita di un paziente con epatite C.